何时使用?把好风险关!
专家指出,氨基糖苷类抗生素的耳毒、肾毒性是确定的,所以尽管它具有抗菌作用强、耐药性低等优势,临床上也应以尽量减少使用为原则,目前主张限用于一些严重的革兰阴性菌感染。
专家则表示,要马上改变基层应用氨基糖苷类药物的现状不太可能。因此目前,基层医生应在剂量、联合用药等各方面,慎之又慎。
“给予患者此类药物,必须以风险效益评估为前提。”他说。
《常用耳毒性药物的临床使用规范》对耳毒性危险因素有详细介绍:高日剂量和数量;长期治疗超过2周;血药浓度升高;发热、脱水和败血症时,血药浓度增高;肾功能不全,使药物蓄积,加重其耳毒性副作用的发生;老年人;与其他耳毒性药物联用;暴露于高强度的噪声环境中;曾有听力异常者;患耳感染及有家族史者。
存在以上情况者,最好不用氨基糖苷类抗生素。一般情况下,头孢类药物基本可覆盖氨基糖苷类抗菌谱,不良反应较小,可避免耳毒性的发生,有条件时可选择替代使用,以最大限度地保证安全性。
但是临床也会遇到只能用氨基糖苷类药物的情况:一些头孢耐药菌感染,只能选氨基糖苷类;而在基层,若碰到经济原因不能由头孢菌素替代的,也可在密切监测下继续用氨基糖苷类抗生素。
专家医师则更关注医生在开出氨基糖苷类抗生素前,保护自己的一些风险规避措施。“应该与患者或家属沟通,”她说,“让他们明白潜在的风险,并随时注意自己或家属用药后的反应,出现早期症状时即刻告知医生。”(据《常用耳毒性药物的临床使用规范》记载,耳毒性早期症状主要有眼花、头痛头晕、夜间多梦或全身不适,皮肤感觉异常,口唇及面部麻木,耳鸣或耳部满胀感、耳聋等。)
剂量及TDM
基层医生现已基本能做到严格遵守此类药物在剂量、给药时间等方面的使用规范,但应注意对老年患者和小儿患者的剂量把握,前者通常按肾功能减退程度分为轻、中、重型,临床分别有相应的算法;后者根据体重计算。另外,氨基糖苷类药物为浓度依赖性,给药宜每日1~2次。张永信说道,即使如此,也不能排除意外的发生,原则上,用此类药后都应进行血药浓度监测(TDM)。
专家建议,在基层医院不具备浓度监测条件的情况下,可用于年龄稍大,有正常语言表达的患儿。应避免高浓度、大剂量、快速给药。当出现耳痛、耳鸣等情况时,马上停药或改用替代药物,以免出现不可逆的耳损伤。
另外,《常用耳毒性药物临床使用规范》指出,不能测定血药浓度时,应根据肌酐清除率调整剂量(调整方法见具体药品说明书),肌酐清除率可据以下公式进行粗略计算:
成年男性肌酐清除率(ml/min)=[(140-年龄)×体重(kg)]/(72×患者血肌酐浓度)
成年女性肌酐清除率(ml/min)=[(140-年龄)×体重(kg)×0.85]/(72×患者血肌酐浓度)
或用血肌酐含量来调整剂量。有下列情况之一者可作为停药指征:①血清肌酐>132.61mol/L(原血肌酐正常)。②血清肌酐至少增加44.2mol/L,原血肌酐升高,但在265.2mol/L以下。③血清肌酐增加>88.4mol/L,原血肌酐>265.2mol/L。
严谨配伍
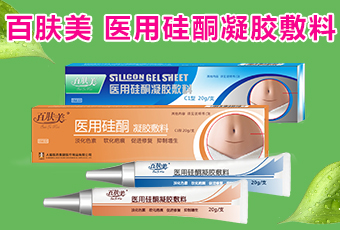
此外,配伍用药应避免毒力协同作用。氨基糖苷类抗生素的配伍禁忌见附表。
当然,也有好的联合用药。张永信谈到,氨基糖苷类抗生素为静止期杀菌剂,作为“配角”,与繁殖期杀菌剂如青霉素/头孢菌素等β-内酰胺类抗生素联合,可起到协同作用,此时应减少氨基苷类的用量,以防止毒副作用的发生。



 找产品
找产品
 招代理商
招代理商 找工作
找工作 查数据
查数据